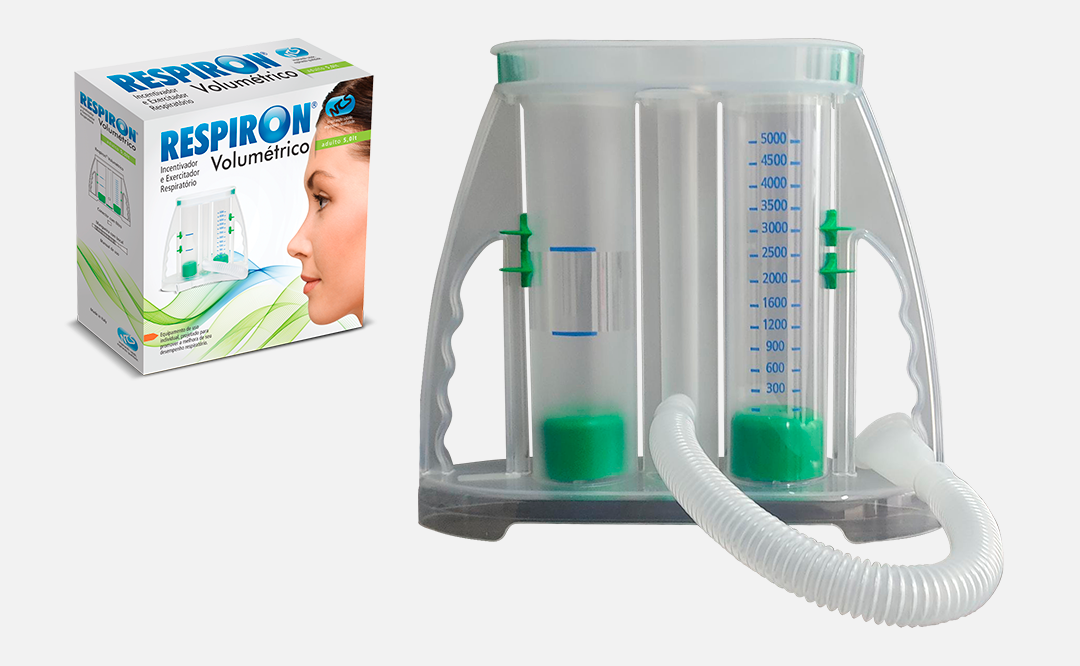
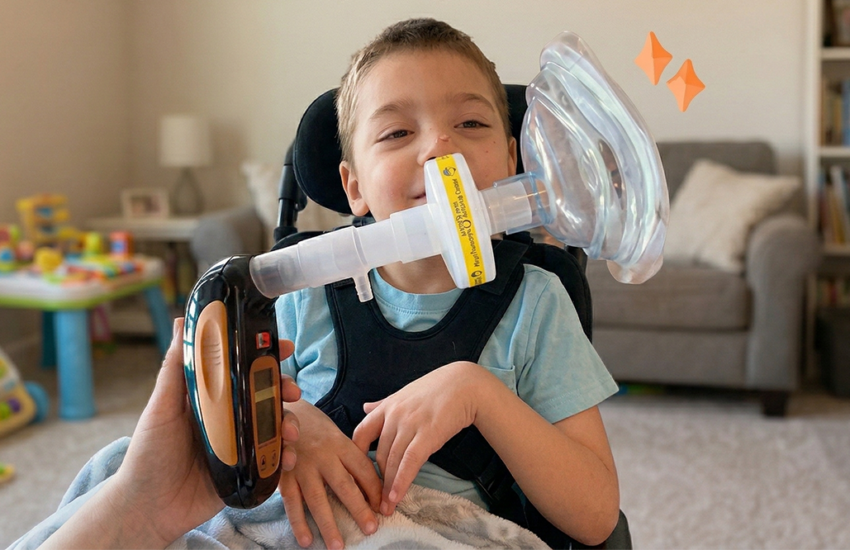
Artigo publicado por pesquisadores da Hofstra University, Zucker School of Medicine, de nova York, em Julho de 2022, apresenta uma excelente explicação sobre a espirometria de incentivo, como um instrumento de baixo custo e fácil acesso aos pacientes, além de um estimulante biofeedback visual.
O documento nos norteia sobre a associação da espirometria de incentivo, relatando assim algumas patologias aonde, cientificamente foi comprovado sua eficácia.
O equipamento com orientação de treino a volume é um dispositivo amplamente utilizado na fisioterapia, fonoaudiologia e medicina, pois com ele há um estímulo visual realizando o exercício através de uma inspiração lenta e progressiva.
O uso do espirômetro de incentivo no treinamento muscular inspiratório demonstrou manter ou aumentar o volume pulmonar inalado, prevenir infecção pulmonar após a cirurgia e melhorar a expectoração do escarro. Embora as pesquisas sobre a eficácia da espirometria de incentivo para condições crônicas sejam mistas, o treinamento muscular inspiratório é um fator vital na redução ou prevenção de complicações pulmonares pós-operatórias. O uso de um espirômetro de incentivo após a cirurgia pode ajudar a preservar a integridade dos pulmões e mantê-los limpos. A respiração profunda apoia o movimento das secreções e auxilia na abertura dos espaços pulmonares que podem ter se tornado colapsados.
INDICAÇÕES:
- Qualquer cirurgia geral que exija internação hospitalar além de um dia: a espirometria de incentivo pode ser usada com outros aspectos da reabilitação pulmonar, incluindo técnicas de respiração profunda, tosse direcionada, controle adequado da dor e mobilização precoce para prevenir complicações pulmonares pós-operatórias.
- Repouso prolongado no leito : A imobilização prolongada afeta quase todos os sistemas orgânicos do corpo. As complicações respiratórias incluem diminuição da ventilação, atelectasia e pneumonia. Atelectasia é o colapso de todo o pulmão ou parte do pulmão. Ocorre quando os alvéolos dentro dos pulmões ficam desinflados ou possivelmente cheios de líquido. A atelectasia é uma das complicações respiratórias mais comuns após a cirurgia.
- Pacientes com doença neuromuscular ou lesão medular : A lesão medular cervical e torácica superior causa prejuízos no desempenho da musculatura respiratória, levando à disfunção pulmonar e dificultando a respiração profunda dos indivíduos acometidos. Pacientes com tetraplegia têm uma função pulmonar mais comprometida em comparação com pacientes com paraplegia. O treinamento muscular respiratório deve ser um foco em todos os programas de reabilitação de lesão medular, especialmente para pacientes com tetraplegia, bem como para aqueles com lesão medular crônica.
- Crianças com paralisia cerebral : A espirometria de incentivo demonstrou melhorar a função pulmonar e o controle da respiração para a produção da fala em crianças com paralisia cerebral.
- Fraturas de costela : Várias complicações podem seguir a fratura de costela, incluindo hemotórax, pneumotórax, contusão pulmonar, atelectasia, insuficiência respiratória, tórax instável e até morte. Pacientes que sofrem de fraturas de costelas frequentemente se queixam de dor torácica, que pode ser causada por obstrução das vias aéreas inferiores ou higiene pulmonar prejudicada. Isso pode levar a atelectasia e hipoventilação. Atelectasia é a complicação mais comum após fraturas de costelas. A espirometria de incentivo demonstrou diminuir as complicações pulmonares em pacientes com fraturas de costela e melhorar a função pulmonar.
- Doença pulmonar obstrutiva crônica (DPOC) : A DPOC é uma doença pulmonar caracterizada por dificuldade progressiva de respiração, muitas vezes com manifestações sistêmicas, em resposta à fumaça do tabaco e/ou outras exposições prejudiciais aos pulmões. Os benefícios relatados da reabilitação pulmonar nas exacerbações da DPOC têm sido variados, mas o equilíbrio das evidências apóia seu uso. A reabilitação pulmonar pode reduzir futuras exacerbações da DPOC, visando fatores de risco que podem causar readmissão ao hospital, como inatividade física, tolerância reduzida à atividade, função física prejudicada, dessensibilização à falta de ar, ansiedade e depressão. O treinamento muscular inspiratório de curta duração e o uso de espirômetro de incentivo têm efeitos benéficos na capacidade de exercício e na dispneia de esforço em pacientes com DPOC. A reabilitação pulmonar de um paciente com DPOC precisa ser usada em conjunto com mudanças no estilo de vida, cessação do tabagismo e exercícios físicos para melhor controlar a doença.
- Cirurgia toracoscópica videoassistida (CTVA) para câncer de pulmão : O uso de espirometria de incentivo e treinamento muscular inspiratório para pacientes com câncer de pulmão que optam por se submeter a ressecção cirúrgica via VATS demonstrou ajudar a reduzir os custos de hospitalização e diminuir a prevalência de incidentes de pneumonia .
- Anemia Falciforme : A síndrome torácica aguda é uma causa frequente de disfunção pulmonar aguda em crianças com doença falciforme. O manejo da síndrome torácica aguda inclui diagnóstico imediato, fluidos intravenosos, espirometria de incentivo, analgésicos, oxigênio suplementar ou suporte respiratório, antibióticos e terapia transfusional.
- Espondilite Anquilosante: A espirometria de incentivo pode melhorar a função pulmonar e a gasometria arterial em pacientes com espondilite anquilosante.
- Doença de Parkinson : A disfunção respiratória não é uma característica bem conhecida da doença de Parkinson. A fraqueza muscular inspiratória pode estar presente no início da doença. Nos estágios mais avançados, a mobilidade torácica limitada, a má postura e a expansão pulmonar contribuem para uma tosse menos eficaz. Isso poderia levar à ocorrência de pneumonia aspirativa, que está entre os maiores fatores de risco de mortalidade para pacientes em estágios avançados da doença de Parkinson. O treinamento muscular inspiratório pode ser útil quando as pessoas com doença de Parkinson apresentam disfunção respiratória.
- Asma leve a moderada: exercícios respiratórios podem afetar positivamente a qualidade de vida, sintomas de hiperventilação e função pulmonar em adultos com asma leve a moderada.
- Fibrose Cística: O espirômetro de incentivo pode auxiliar na desobstrução das vias aéreas e melhorar a função pulmonar em pacientes com fibrose cística.
- COVID-19: A reabilitação pulmonar, incluindo treinamento muscular inspiratório, é indicada em pacientes com sintomas leves a graves de COVID-19, incluindo pneumonia e dificuldades na eliminação de secreções. O treinamento da musculatura inspiratória também traz benefícios significativos em pacientes que foram tratados com ventilação mecânica.
- Fibrose pulmonar idiopática : a reabilitação pulmonar demonstrou aliviar os sintomas respiratórios e melhorar a tolerância ao exercício. As melhorias podem estar relacionadas à expansão torácica durante os exercícios de respiração profunda e ao alongamento dos músculos torácicos resultando em um padrão respiratório mais eficiente, melhora da força muscular respiratória e complacência pulmonar. A maioria dos estudos sobre reabilitação pulmonar na fibrose pulmonar idiopática combina atividade aeróbica (caminhada e/ou ciclismo) com exercícios de resistência e flexibilidade para músculos esqueléticos periféricos. A reabilitação pulmonar deve ser considerada em qualquer fase do processo da doença fibrose pulmonar idiopática e em pacientes que aguardam transplante pulmonar.
- Doença pulmonar intersticial: A doença pulmonar intersticial é uma das complicações pulmonares mais graves das doenças do tecido conjuntivo. As intervenções não farmacológicas incluem exercícios como caminhada, treinamento de força, treinamento muscular inspiratório e exercícios respiratórios.
Lembrando sempre que a boa reabilitação parte do princípio da efetiva e certeira avaliação para melhor prescrever! Importante frisar também que a fisioterapia é um conjunto de técnicas aplicadas, e não somente um equipamento.
Leia o artigo completo:

 Diafragma e sua importância nas diferentes patologias
Diafragma e sua importância nas diferentes patologias  Disfonia: estudo mostra como melhorar a voz em apenas 3 minutos
Disfonia: estudo mostra como melhorar a voz em apenas 3 minutos  AVALIAÇÃO FUNCIONAL E ESTRUTURAL DO COMPROMETIMENTO RESPIRATÓRIO NA PARALISIA CEREBRAL
AVALIAÇÃO FUNCIONAL E ESTRUTURAL DO COMPROMETIMENTO RESPIRATÓRIO NA PARALISIA CEREBRAL  Cirurgia bariátrica e reabilitação: como podem andar juntas?
Cirurgia bariátrica e reabilitação: como podem andar juntas?  Será que a telereabilitação pode ser uma aliada dos pacientes?
Será que a telereabilitação pode ser uma aliada dos pacientes?  EFEITOS DO TREINAMENTO MUSCULAR INSPIRATÓRIO NA VOZ: O QUE VOCÊ PRECISA SABER
EFEITOS DO TREINAMENTO MUSCULAR INSPIRATÓRIO NA VOZ: O QUE VOCÊ PRECISA SABER  Covid Longa e Treino Muscular Respiratório: o que há de mais novo?
Covid Longa e Treino Muscular Respiratório: o que há de mais novo?  Treinamento Muscular Respiratório: A Nova Fronteira da Performance Esportiva
Treinamento Muscular Respiratório: A Nova Fronteira da Performance Esportiva  AVC e Hipertensão: prevenir é salvar vidas
AVC e Hipertensão: prevenir é salvar vidas